病因学
本病可由病变仅局限于肾脏的肾小球疾病所致,也可由病变累及肾脏的系统性疾病所致,例如系统性红斑狼疮 (SLE) 和脉管炎。
肾小球损伤可能是由白细胞浸润、抗体沉积和补体激活引发的炎症反应引起。 非炎症机制可能也在一些条件下发挥作用,对此知之甚少。
它通常是特发性的,但识别出潜在原因的可能性越来越大。
感染(A 族 β-溶血性链球菌、呼吸道和胃肠道感染、乙型和丙型肝炎、心内膜炎、HIV、毒血症、梅毒、血吸虫病、疟疾和麻风病)
系统性炎性疾病,例如脉管炎(系统性红斑狼疮、类风湿性关节炎、抗肾小球基底膜病、肉芽肿性多血管炎、显微镜下多血管炎、冷球蛋白血症、过敏性紫癜、硬皮病和溶血尿毒综合征)
药物(青霉胺、金硫丁二钠、非甾体抗炎药、卡托普利、海洛因、丝裂霉素 C、可卡因和促蛋白合成类固醇)
代谢异常(糖尿病、高血压和甲状腺炎)
恶性肿瘤(肺癌、肠癌、骨髓瘤和霍奇金淋巴瘤)
遗传性疾病(Fabry 病、Alport 综合征、薄基底膜肾病、指甲-髌骨综合征和遗传性补体蛋白疾病)
沉积性疾病(淀粉样变性和轻链沉积病)
病理生理学
多数人类肾小球肾炎是由细胞免疫和体液免疫共同介导的免疫损伤所引起。
细胞免疫应答促进循环单核炎细胞(淋巴细胞和巨噬细胞)浸润肾小球,在无抗体沉积的情况下形成新月体。这一机制在某些类型的肾小球肾炎(例如微小病变型肾病综合征或局灶性肾小球硬化和抗中性粒细胞胞质抗体阳性肾小球肾炎)发病中起到重要作用。[12][13] 一些证据也支持T细胞和血小板在肾小球病变中发挥作用。[14][15]
体液免疫反应可导致肾小球免疫复合物的形成和补体的激活。[16][17][18] 当循环抗体与内源性抗原发生反应(抗肾小球基底膜病或膜性肾病),或与被捕获至肾小球的外源性抗原发生反应(感染后肾小球肾炎),或被循环免疫复合物捕获(冷球蛋白血症)时,抗体可以在肾小球内沉积。损伤通常由多种炎性介质(补体激活、细胞因子、生长因子和血管活性物质)激活和释放导致,这些炎性介质引发事件的复杂相互作用,最终导致免疫肾小球疾病的结构和功能特征。[19]
各种非免疫的代谢性因素、血流动力学和毒性反应也可以诱导肾小球损伤。 这些因素包括高血糖(糖尿病肾病)、溶酶体酶缺陷、肾小球内压升高(全身性高血压和其他因素引起的肾单位丧失,有功能的肾单位超负荷)。 一些肾小球疾病是因遗传缺陷导致肾小球基底膜变形(如IV型胶原)。
分类
主要/次要诊断[3]
主要诊断:包括 3 或 4 个组成部分,按以下顺序构成:
病种或发病机制/病理学分型(当特定病种未知时)
肾小球损伤的模式
病种的得分和/或分类(适当情况下)
与疾病相关的其他特征。
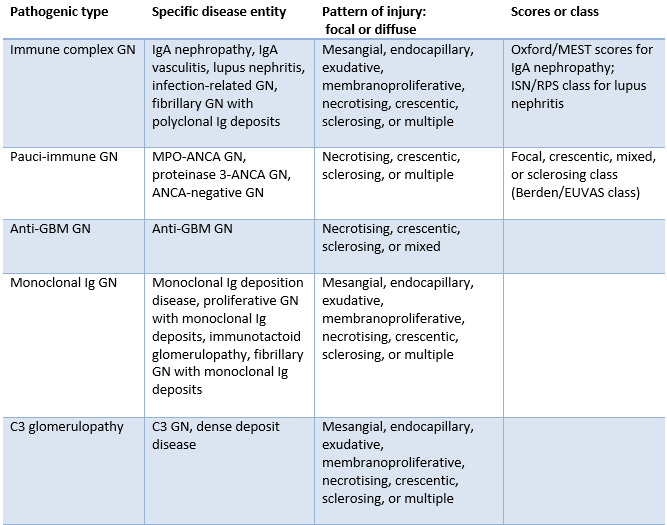 [Figure caption and citation for the preceding image starts]: 肾小球肾炎的分类(Ig,免疫球蛋白;ANCA,抗中性粒细胞胞质抗体;GBM,肾小球基底膜;ISN/RPS,国际肾病学会/肾脏病理学会;EUVAS,欧洲脉管炎学会)改编自 Sethi S, et al. Mayo Clinic/Renal Pathology Society consensus report on pathologic classification, diagnosis, and reporting of GN. J Am Soc Nephrol. 2016;27(5):1278-87. [Citation ends].
[Figure caption and citation for the preceding image starts]: 肾小球肾炎的分类(Ig,免疫球蛋白;ANCA,抗中性粒细胞胞质抗体;GBM,肾小球基底膜;ISN/RPS,国际肾病学会/肾脏病理学会;EUVAS,欧洲脉管炎学会)改编自 Sethi S, et al. Mayo Clinic/Renal Pathology Society consensus report on pathologic classification, diagnosis, and reporting of GN. J Am Soc Nephrol. 2016;27(5):1278-87. [Citation ends].
肾病综合征和肾炎综合征的区分
肾病综合征(肾病水平的蛋白尿、低白蛋白血症、高脂血症和水肿)
沉积性疾病
轻微改变型肾病
局灶节段性肾小球硬化
膜性肾病
膜增生性肾小球肾炎
肾炎综合征(血尿、低于肾病水平的蛋白尿和高血压)
IgA 肾病
感染后肾小球肾炎
急进性肾小球肾炎
血管炎
抗肾小球基底膜 (glomerular basement membrane, GBM) 肾小球肾炎。
肾炎和急进性肾小球肾炎(RPGN)的区分
根据免疫荧光可以区分肾炎和急进性肾小球肾炎
颗粒样免疫复合物沉积(免疫复合物介导)
线样免疫复合物沉积(抗肾小球基底膜)
寡免疫复合物型(脉管炎)。
使用此内容应接受我们的免责声明。
